Il suicidio è un tema di salute pubblica.
Come specifica a Valigia Blu la Dott.ssa Tiziana Pisano, neuropsichiatra Infantile, Responsabile dell'Unità di Psichiatria dell’infanzia e adolescenza dell'Ospedale Pediatrico Meyer di Firenze, possiamo parlare di:
1) Mancato suicidio: caso in cui la persona mette in atto un gesto autolesivo con adeguata intenzionalità e mediante mezzi efficaci, ma sopravvive per circostanze impreviste.
2) Tentato suicidio: atto volontario e consapevole, premeditato oppure no, che ha come fine ultimo quello di provocarsi un’autolesione; inoltre si tratta di un gesto che è stato riconosciuto in tempo o dalla persona stessa o da terzi e che per questo ha determinato un intervento tempestivo in grado di salvargli la vita.
3) Ideazione suicidaria: le persone verbalizzano o manifestano l’idea di farsi del male senza però realizzare mai concretamente i loro piani e i loro progetti distruttivi.
4) Nell’ambito delle situazioni di emergenza, riveste una particolare importanza il suicidio dimostrativo, che ha le seguenti caratteristiche: i mezzi con cui si tenta di togliersi la vita non sono adatti a procurarla, ma solo a provocare un certo danno fisico; la persona chiede aiuto subito dopo aver messo in atto il gesto o ha la certezza di essere soccorso immediatamente; la persona ha come scopo quello di attirare attenzione, rivendicare qualcosa oppure “punire” qualcuno attraverso l’autodistruzione.
Una copertura mediatica responsabile contribuisce alla prevenzione del suicidio.
Nei casi di cronaca dell’ultimo periodo, che hanno riguardato il suicidio nei più giovani, non vi è stata da parte dei media un’adesione alle raccomandazioni internazionali su come riportare la notizia, con potenziali conseguenze negative sulla prevenzione, sull’informazione riguardante la complessità dei fattori implicati e sull’incremento della consapevolezza sulla salute mentale e sul suicidio.
Come riassunto da The Mental Elf, servizio online britannico dedicato all’educazione e all’informazione scientificamente fondata sulla salute mentale, nonostante vi siano linee guida adottate a livello nazionale e internazionale per evitare di fornire dettagli espliciti di un suicidio e prevenire il manifestarsi di comportamenti di emulazione, molti professionisti della comunicazione si rifiutano di modificare le loro pratiche, ritenendo che non ci siano prove convincenti per farlo. Tuttavia, è proprio di quest’anno un altro studio internazionale rivolto a esaminare i risultati della letteratura scientifica sull’effetto Werther e cioè sull'associazione tra la copertura mediatica dei suicidi, in particolare il suicidio di persone famose, e il successivo incremento di suicidi nella popolazione generale.
I risultati hanno ulteriormente dimostrato un aumento dei suicidi nel periodo successivo alla notizia della morte di una celebrità per suicidio e, quando veniva riportata la modalità di suicidio, un aumento del numero di suicidi con la stessa modalità. Per gli autori, questi risultati possono essere spiegati da tre meccanismi: l’identificazione con la persona deceduta, che potrebbe verificarsi più frequentemente quando i suicidi riportati sui media riguardano persone di status sociale elevato; l’aumento della copertura dei media sui suicidi che porta alla normalizzazione del suicidio come modo accettabile per affrontare le difficoltà; le informazioni sui metodi del suicidio. Questi meccanismi contribuirebbero a un incremento dei pensieri suicidari nelle persone vulnerabili e alla pianificazione del suicidio attraverso una modalità specifica.
La copertura mediatica non informata può avere un impatto negativo anche sui famigliari e sulle persone care che affrontano il lutto per la perdita improvvisa. Il lutto stesso aumenta il rischio di suicidio e di malattie psichiatriche e, se a questo si aggiunge la diffusione di notizie intrusive, la vulnerabilità risulta incrementata. In uno studio di analisi qualitativa, la maggioranza di persone intervistate ha descritto esperienze negative rispetto a come è stata riportata la notizia del suicidio del proprio caro (maschio nel 77% dei casi e con un’età media di 33 anni) sulla stampa. L’analisi tematica ha rilevato che le esperienze negative (con reazioni prevalenti di disgusto e angoscia) erano associate ai metodi ingannevoli di ricerca di informazioni, alle rappresentazioni imprecise della persona morta e alla focalizzazione su dettagli sensazionalistici. Quest’ultimo aspetto, assieme alla messa in evidenza della storia in prima pagina, era percepito da molti come funzionale all’obiettivo del giornalista rivolto ad attirare l'attenzione dei lettori più che a descrivere accuratamente i fatti. Il valore attribuito al lavoro dei giornalisti e l’esperienza intrusiva subita dalle notizie irrispettose sono sintetizzati nel commento di una donna intervistata cinque anni dopo il suicidio del suo compagno: "So che è il loro lavoro, ma hanno reso tutto molto più difficile".
Il suicidio nei più giovani
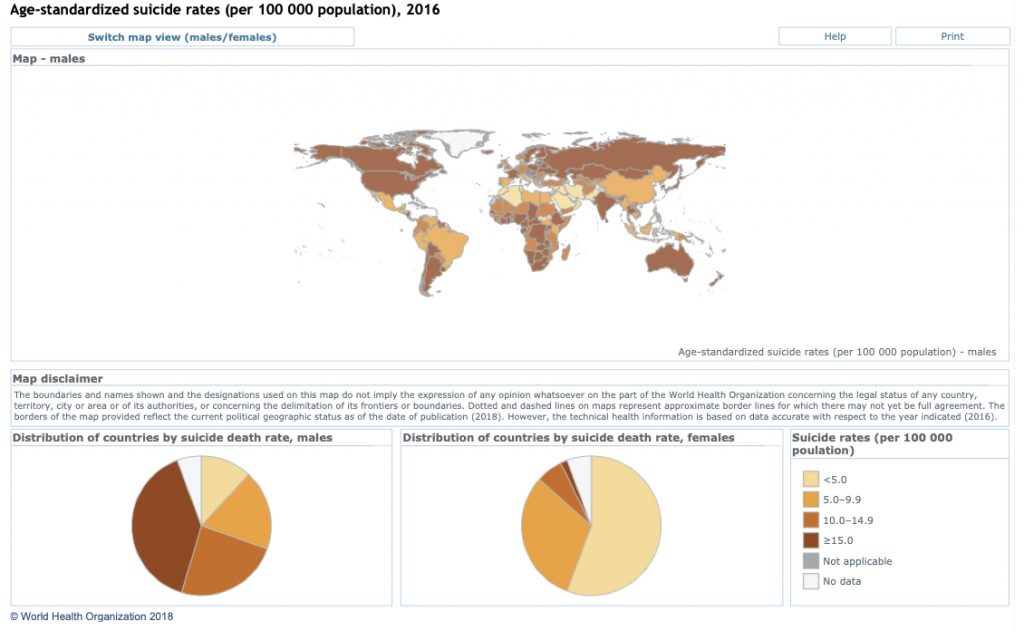
Secondo i dati dell’Organizzazione Mondiale della Sanità (OMS), quasi 800.000 persone di tutte le fasce di età muoiono ogni anno per suicidio e per ognuno di essi ci sono molti più tentativi ogni anno. Il 79% dei suicidi si verifica nei paesi a basso e medio reddito pro-capite. Nella fascia di età 15-19 anni il suicidio è la terza causa di morte. Nella maggior parte dei casi, le persone che sono morte per suicidio soffrivano di una malattia mentale e la depressione è quella più comunemente riportata.
I suicidi richiedono strategie globali e locali di prevenzione caratterizzate da interventi multidisciplinari tempestivi e basati sulle evidenze.
I bambini, come gli adolescenti e gli adulti, sono esposti a pensieri suicidari e possono considerare la morte come un’opzione per porre fine alla propria sofferenza. Gli studi dimostrano che a partire da circa nove anni si può avere una conoscenza approfondita della morte e del suicidio.
Secondo le statistiche nazionali e internazionali i suicidi dei bambini sono rari. Tuttavia, il fenomeno può risultare sottostimato dal fatto che in molti casi le morti per suicidio nei più giovani sono registrate ufficialmente come involontarie o conseguenti a incidenti.
Il tasso di suicidio è circa quattro volte più alto nei maschi rispetto alle femmine, che però tentano il suicidio tre volte più spesso dei maschi.
Tra i bambini più piccoli, i tentativi di suicidio sono spesso impulsivi e possono essere associati a tristezza, confusione, rabbia o a disturbi di attenzione e iperattività. Tra gli adolescenti, i tentativi di suicidio possono essere associati a stress, insicurezza, pressione per il successo, incertezza finanziaria, delusione e perdita.
Tutti i bambini possono sentirsi tristi, confusi, preoccupati o arrabbiati: solo quando questo stato di malessere dura a lungo e influenza notevolmente la loro quotidianità modificandola è opportuno richiedere un aiuto specialistico.
La depressione, i pensieri suicidari e i comportamenti autolesionistici possono essere curati. Affinché questo avvenga, il disturbo mentale deve essere riconosciuto, diagnosticato e inserito in un piano di trattamento multidisciplinare.
Identificare tempestivamente i bambini con pensieri suicidari permette di attuare gli interventi terapeutici appropriati e di ridurre il rischio di suicidio che, in assenza di cure, aumenta con l’età.
Qualsiasi cambiamento rilevante e duraturo nel comportamento può essere un segnale di avvertimento. Nei bambini e ragazzi tale cambiamento si può manifestare con un complesso di sintomi depressivi: tristezza prolungata o pianti frequenti; trascuratezza delle attività solitamente apprezzate; preoccupazioni per la morte (nei testi scritti, nei disegni, nei sogni); difficoltà di concentrazione ed esordio di difficoltà scolastiche (calo del rendimento, assenze frequenti); generale insoddisfazione o disinteresse; ritiro sociale (dalla famiglia, dagli amici, dalle attività sportive e sociali); disturbi del sonno; cambiamenti di appetito; riferimento di dolori fisici; frequenti e molteplici paure; abuso di sostanze; comportamenti rischiosi; espressione di pensieri e piani suicidi (nei testi scritti o nella conversazione). I segnali di avvertimento possono essere osservati a scuola, a casa o nella cerchia di amici e questo richiede una consapevolezza diffusa affinché non siano trascurati, siano segnalati agli specialisti sul territorio (pediatra, neuropsichiatra infantile) e si sia in grado di manifestare vicinanza e ascolto.
Alcuni fattori possono esporre le persone a un rischio di suicidio più elevato rispetto ad altri. "Per quanto riguarda i mezzi e le modalità - aggiunge la Dott.ssa Pisano - negli adolescenti l’ingestione di grandi quantità di farmaci o sostanze tossiche risulta quello preponderante; a questo fanno seguito l’utilizzo di armi bianche (self-cutting - autolesionismo, ad esempio) e la defenestrazione. Sono stati individuati diversi fattori di rischio che concorrono all’ideazione o alla realizzazione del desiderio suicidario".
Nel caso di adulti, come nel caso di bambini e adolescenti, i disturbi psichiatrici rappresentano senza alcun dubbio un fattore di primaria importanza, considerato che esistono diverse condizioni di malattia mentale che possono sfociare o portare a questo tragico gesto. I disturbi dell’umore, e in particolare quelli a carattere depressivo, sono i più comuni: ne è affetto il 50-65% di tutti gli adolescenti che tentano il suicidio. In coda ci sono poi altri disordini, come le psicosi o i disturbi della personalità borderline, che, sebbene in percentuale decisamente inferiore sono annoverabili fra le cause predisponenti al rischio suicidario. Inoltre, i fattori di rischio identificati sono: storia familiare di suicidio, abuso di sostanze; malattia fisica; autolesionismo; precedenti tentativi di suicidio; esposizione a violenza fisica o sessuale; insuccessi scolastici; bullismo; instabilità del contesto famigliare; perdita di una persona cara; mancanza di supporto sociale; difficoltà nell’affrontare l’orientamento sessuale; accesso ad armi, a farmaci o a sostanze non commestibili.
L'uso di Internet è stato riscontrato in circa un quarto dei decessi per suicidio di bambini e giovani e appare correlato alla ricerca di informazioni sui metodi di suicidio, alla pubblicazione di messaggi con contenuti suicidi o all'essere vittima di bullismo online. Più di un quarto dei bambini e dei giovani che sono morti per suicidio, stava affrontando esami o aspettava l’esito di esami al momento della morte.
Alcuni fattori o circostanze possono impedire a una persona di pensare al suicidio e aumentare la propria capacità di recupero. Nei più giovani i fattori protettivi comprendono: relazioni positive con familiari, insegnanti, allenatori, coetanei; adeguate autostima e autoefficacia; speranza per il futuro; abilità di adattamento e risoluzione dei problemi; ambiente domestico sicuro; esperienze scolastiche positive; abilità di comunicare emozioni, pensieri e bisogni.
Rischio di suicidio e prevenzione nell’emergenza della COVID-19 e del suo impatto
L’ipotesi che da quest’anno si osservi un incremento dei suicidi nella popolazione globale e in particolare nei paesi a basso e medio reddito pro-capite si basa sulle morti registrate negli Stati Uniti durante la pandemia influenzale del 1918-1919 e tra gli anziani di Hong Kong durante l'epidemia di SARS del 2003.
In particolare, per quanto riguarda la situazione attuale, gli effetti della paura, del distanziamento fisico e dell’autoisolamento legati all’emergenza sanitaria e alla pandemia potrebbero essere esacerbati dalle conseguenze della crisi economica che inizia a colpire diverse categorie di lavoratori e lavoratrici. Un ulteriore rischio potrebbe derivare dallo stigma verso gli individui affetti dalla COVID-19 e le loro famiglie. In questo quadro, le persone con disturbi psichiatrici potrebbero sperimentare un peggioramento dei sintomi e le altre persone potrebbero sviluppare un esordio di problemi di salute mentale, in particolare depressione, ansia e stress post-traumatico (tutti associati a un aumento del rischio di suicidio).
Per far fronte ai rischi e soprattutto per pianificare la prevenzione su larga scala, una rete internazionale di specialisti - la International COVID-19 Suicide Prevention Research Collaboration – ha identificato gli interventi generali e specifici da attuare attraverso una risposta interdisciplinare e con la vigilanza e la collaborazione internazionale.
Alcune strategie elencate nell’articolo di David Gunnell e altri pongono l’attenzione sul fatto che alcune persone a rischio di suicidio potrebbero non chiedere aiuto, temendo che i servizi siano sovraccarichi di richieste e che i colloqui in presenza possano esporre al contagio. I servizi di salute mentale dovrebbero essere incentivati ad attivare percorsi di valutazione e di cura a distanza e a promuovere la formazione del personale sulle nuove modalità di lavoro. Altre persone a rischio potrebbero scegliere di rivolgersi alle linee telefoniche di emergenza del volontariato che dovrebbero essere potenziate, in modo da garantire tutele e flessibilità ai volontari. Gli interventi e le applicazioni online basati sull'evidenza dovrebbero essere resi disponibili a supporto delle persone a rischio di suicidio.
Il rafforzamento dei servizi territoriali di salute mentale dovrebbe già essere una priorità a cui le istituzioni sono chiamate a rispondere con adeguati finanziamenti e un auspicato coordinamento.
Anche in questo contesto gli autori evidenziano che la comunicazione irresponsabile sui suicidi da parte dei media può portare a un loro incremento. Analogamente, l'esposizione ripetuta a storie sugli effetti negativi della crisi – senza fornire possibili opzioni di aiuto e di superamento - può aumentare la paura, la disperazione e il rischio di suicidio.
Raccomandazioni per la copertura mediatica responsabile dei suicidi
La notizia di un suicidio viene riportata dai media perché è rilevante per una comunità. Riportare questo genere di notizie richiede formazione e responsabilità affinché i media assolvano al loro ruolo fondamentale nella prevenzione e non scatenino le conseguenze dimostrate di emulazione e stigma. Una copertura responsabile del suicidio aumenta la consapevolezza nella popolazione, informa sulla complessità del problema, fornisce risorse utili per chiedere aiuto e può offrire opzioni alternative per affrontare un periodo di crisi e di vulnerabilità.
Nel 2017, l’OMS ha pubblicato, nell’ambito delle iniziative mondiali per la prevenzione dei suicidi, la seconda versione di un manuale dedicato ai professionisti della comunicazione:
“Le storie che mostrano la ricerca di aiuto (adattamento positivo) in circostanze avverse possono rafforzare i fattori protettivi o il contrasto al suicidio e quindi contribuire alla sua prevenzione. La copertura mediatica del suicidio dovrebbe sempre includere informazioni su dove cercare aiuto, indicando preferibilmente i servizi accreditati di prevenzione del suicidio disponibili 24 ore su 24, 7 giorni su 7. Gli effetti protettivi del giornalismo responsabile sul suicidio sono stati indicati nella letteratura scientifica come effetto Papageno, dal nome del personaggio di Papageno - nell'opera ‘Il flauto magico’ di Mozart - che decide di suicidarsi temendo di aver perso il suo amore, ma quando gli viene mostrato un modo alternativo per uscire dalla disperazione sceglie all'ultimo momento di vivere. Le raccomandazioni devono essere adattate sia ai media tradizionali che ai media digitali e dovrebbero mirare a raggiungere il maggior numero di persone possibile per la prevenzione del suicidio”.
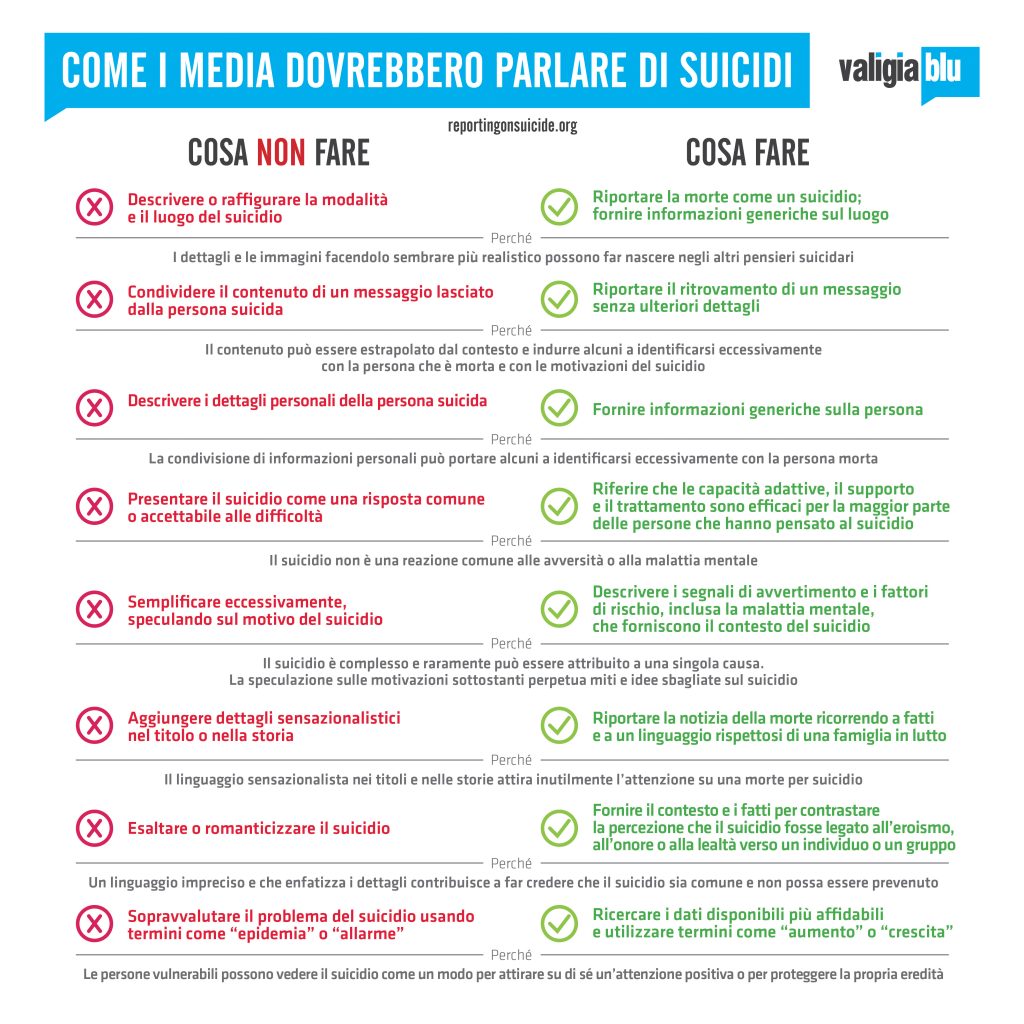
Nel manuale sono schematizzate le indicazioni su Cosa fare e Cosa non fare nel riportare la notizia di un suicidio.
Cosa fare
- Fornire informazioni accurate su dove cercare aiuto.
- Informare il pubblico sui fatti relativi al suicidio e sulla prevenzione del suicidio, senza diffondere miti.
- Fornire storie su come affrontare i fattori stressanti della vita o i pensieri suicidari e su come ottenere aiuto.
- Prestare particolare attenzione quando si denuncia il suicidio di una celebrità.
- Fare attenzione quando si intervistano familiari o amici in lutto.
- Riconoscere che gli stessi professionisti della comunicazione possono essere influenzati dalle notizie di suicidi.
Cosa non fare
- Non mettere in evidenza le notizie di un suicidio e non prolungarne la presenza.
- Non usare un linguaggio che sensazionalizza o normalizza il suicidio, né che lo presenti come una soluzione costruttiva ai problemi.
- Non descrivere esplicitamente la modalità utilizzata.
- Non fornire dettagli sul luogo.
- Non ricorrere a titoli sensazionalistici.
- Non utilizzare fotografie, video o collegamenti ai social media.
Reporting on suicide ha sviluppato una serie di raccomandazioni molto chiare per la copertura del suicidio, attraverso la collaborazione degli esperti nella prevenzione del suicidio, di diverse organizzazioni internazionali di prevenzione e di salute pubblica, scuole di giornalismo, organizzazioni di giornalisti ed esperti di sicurezza di Internet.
Infine, tra le risorse fornite dall’associazione internazionale per la prevenzione del suicidio – International Association for Suicide Prevention, IASP – ci sono anche le raccomandazioni pubblicate in Giappone su come riportare le notizie dei suicidi nei giovani:
- Evitare resoconti eccessivi sul suicidio giovanile.
- Astenersi da spiegazioni eccessivamente semplificate.
- Evitare la glorificazione e l’esagerazione del suicidio.
- Astenersi dal descrivere in dettaglio la modalità del suicidio.
- Riferire del suicidio dei giovani in modo anonimo.
- Enfatizzare le misure di prevenzione.
- Includere una lista di professionisti della salute mentale.
- Stabilire un rapporto più stretto con i professionisti della salute mentale nella comunità prima del verificarsi di una crisi.
- Preparare da sé e in anticipo un codice per la copertura.
La comunicazione responsabile del suicidio aiuta a rompere i miti, a non cadere nella pericolosa approssimazione, a incrementare l’informazione sulla salute mentale e la consapevolezza in una comunità, a diffondere compassione e ascolto, a motivare e facilitare la ricerca di aiuto. Il ruolo di prevenzione dei mezzi di comunicazione diventa tanto più cruciale nei periodi di crisi e di incertezze come quello che stiamo vivendo in quest’anno di pandemia che, come popolazione, siamo riusciti ad affrontare con altruismo e solidarietà, benché in qualche caso riluttanti, con lo scopo comune di salvare vite.
...
In caso di emergenza, chiama il 118. Se ci sono amici o conoscenti con pensieri suicidi si può chiamare il Telefono amico allo 02 2327 2328, tutti i giorni dalle 10 alle 24, o il servizio della Samaritans Onlus, attivo dalle 13 alle 22, al numero verde 800 86 00 22.
Esiste inoltre AppToYoung, una app per smartphone e tablet, gratuita e facile da scaricare. Si può trovare su GooglePlay e AppleStore e la privacy è garantita al 100%. Tutti i dati sono protetti. Si può chattare per parlare con i ragazzi del Team Youngle, che hanno tutti tra i 18 e 21 anni o parlare direttamente al telefono, linea di ascolto attiva 24 ore su 24. Con AppToYoung, si può aiutare un amico o conoscente che non sa come fare a risolvere un problema: basta scegliere la funzione “Voglio parlare di qualcuno”, e poi si può parlare con il Team, chattando o parlando al telefono.